Síndrome do Túnel do Tarso
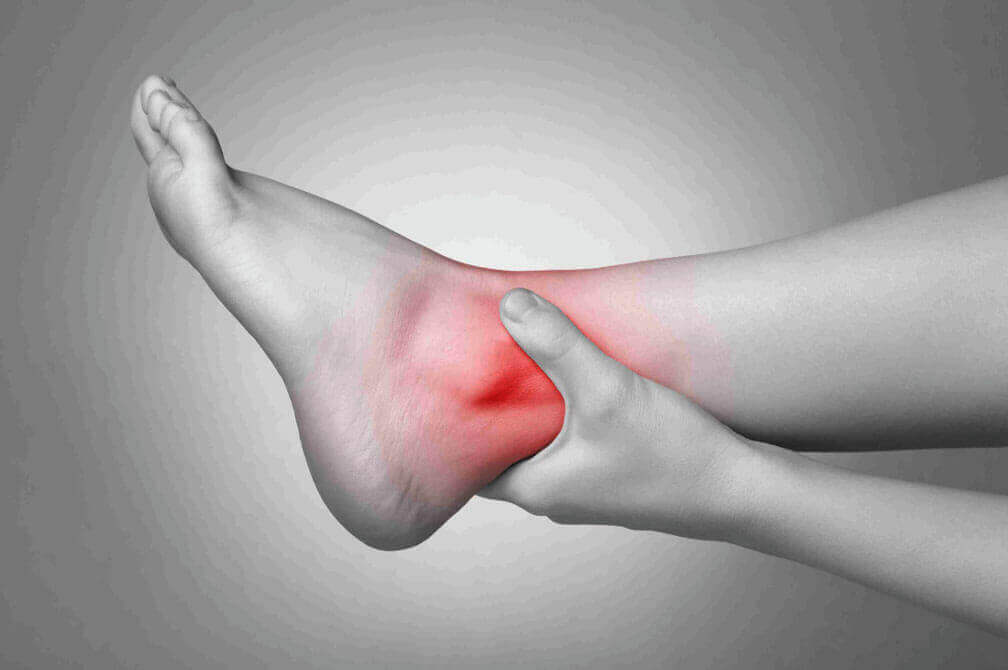
A Síndrome do Túnel do Tarso é uma neuropatia do nervo do túnel do tarso, cujo sintoma fundamental é a dor na planta do pé.O presente trabalho tem como principal objetivo mostrar além do conceito, a anatomia do nervo tibial, os sinais e sintomas, a etiologia, a epidemiologia, os fatores de risco, os testes e exames, o diagnóstico, o diagnóstico diferencial, as complicações e o tratamento da síndrome do túnel do tarso, como iremos ver no desenvolvimento.
SÍNDROME DO TÚNEL DO TARSO
A Síndrome do Túnel do Tarso é a condição resultante da compressão do nervo tibial posterior pelo ligamento do tornozelo, sendo freqüente história de fratura ou luxação antiga do tornozelo. Por isso seria incoerente falarmos dessa síndrome sem conhecer a anatomia do nervo tibial que é a continuação direta do nervo isquiático. O nervo tibial corre profundamente pela face posterior da perna, logo abaixo do músculo solear, acompanhando a artéria tibial posterior e dirige-se para o calcâneo, depois de contornar o maléolo tibial, dividindo-se em dois ramos:
* Nervo plantar medial;
* Nervo plantar lateral;
As lesões do plexo sacral e nervo isquiático freqüentemente comprometem fibras do nervo tibial. A paralisia tibial isolada e geralmente devido à lesão no ou embaixo do pescoço poplíteo, como por exemplo decorrente de ferimentos por armas de fogo ou brancas, acidentes automobilísticos ou fraturas da perna. A lesão do nervo tibial é menos comum do que a lesão no nervo fibular devido à sua localização mais profunda e curso mais protegido. As lesões que afetam o nervo tibial apresentam características clínicas, como:
* Sinais motores - incapacidade para se obter a flexão plantar, a adução ou inversão do pé, a elevação do pé que freqüentemente resulta em contratura do tibial anterior, incapacidade para se flexionar, abduzir ou aduzir os dedos. A deambulação é difícil, fatigante e dolorosa. O pé pode tornar-se deformado devido à fibrose da articulação tíbio-tarsica, e a ação sem oposição dos flexores dorsais pode produzir "pé em garra". O reflexo aquileu encontra-se ausente.
* Movimentos suplementares - flexão plantar débil pelo fibular longo.
* Distúrbios sensitivos - a sensibilidade é perdida na planta do pé (exceto na borda interna), nas superfícies laterais do calcanhar e nas superfícies plantares dos dedos e falanges distais.
* Lesões atróficas - ocorre atrofia da região posterior da perna e dos músculos do pé. Pode ser mascarada por edema.
* Alterações vasomotoras e tróficas - estas são comuns. O pé torna-se edemaciado, descolorido e frio. São freqüentemente vistas alterações ungueais e hipotricose. Úlceras tróficas podem ocorrer sobre os maléolos, calcanhares e dedos.
* Lesões parciais - podem ocorrer paralisias dissociadas. As lesões da região posterior da perna poupam a inervação dos músculos desta região, de tal maneira que a perda motora acha-se limitada aos músculos do pé. Freqüência de dor.
SINAIS E SINTOMAS
Síndrome do túnel do tarso que caracteriza-se por dor em queimação, formigamento e fraqueza dos dedos dos pés e na região plantar. Sensação de peso nos pés, às vezes perda de sensibilidade. Os sintomas pioram a noite e pela manhã. Rigidez matinal no (s) pé (s). Dificuldade em andar.
ETIOLOGIA
A compressão do nervo tibial posterior e o retináculo flexor, entre as causas que se encontram:
* Linfomas, gânglios, neoplasias dentro do túnel do tarso;
* Músculo flexor comum dos dedos;
* Exocitose dentro do túnel;
* Deformidade em valgo do retropé. Se há histórico de tensão do nervo tibial aumentada com a inversão e a dorsoflexão do pé;
* Gravidez;
* Trauma direto e até mesmo calçados apertados.
EPIDEMIOLOGIA
A presença de problemas do pé tem uma proporção geral de 10%, e em idosos esta varia de 53 à 95%. A face plantar proximal é o local mais freqüente de dor no pé, clinicamente falando, é mais comum em mulheres do que em homens. A metatarsalgia é o problema mais comum que causa dor no pé.
A síndrome do túnel do tarso é relativamente pouco freqüente dentro das causas de dor no pé. É observado principalmente nas mulheres entre 45 e 50 anos.
FATORES DE RISCO
Trabalho excessivo, trauma, exercício repetitivo, fratura ou presença de outra doença reumática primária (artrite reumatóide, por exemplo). Cistos, tumores, tenossinovites, varizes, deformações congênitas, gota, Diabetes Mellitus e obesidade.
EXAMES
Exame clínico de palpação, percussão e dobramento do pé, eletroneuromiografia, ressonância magnética, radiografias, exames de sangue básicos de reumatologia.
- Testes:
* Sinal de Tinel do pé: percutir a área em cima do nervo tibial posterior com um martelo de reflexos neurológico. Parestesias irradiando-se para o pé são indicadores de uma irritação do nervo tibial posterior que pode ser causada por uma constrição do túnel do tarso.
* Teste do Torniquete: enrolar um manguito de esfigmomanômetro em torno do tornozelo afetado e inflá-lo até imediatamente acima da pressão arterial sistólica do paciente. Manter por 1 a 2 minutos. A compressão da região pelo manguito acentua o estreitamento do túnel, aumentando, assim, a dor do paciente. Se for provocada dor ou se a dor existente for exacerbada, então haverá suspeita de um comprometimento do túnel társico.
* Teste da dorsiflexão-eversão: reproduzir a compressão do nervo tibial pelo retináculo flexos que se localiza atrás do maléolo tibial. Reproduz a sintomatologia da Síndrome do túnel do tarso.
* Pulso vascular: verificar o comportamento das pulsações do pé patológico e comparar com o sadio.
DIAGNÓSTICO
Os antecedentes e a clínica conformam a entidade sindromática. Que poderia ajudar no diagnóstico da eletromiografia (EMG) e na velocidade da condução nervosa (VCN) quando o examinador tem experiência com esta patologia.
Na EMG se observam fibrilações no adutor do hálux, 81% das respostas de síndrome do túnel do tarso com a EMG são positivos.
As modalidades mais corretas de diagnóstico da síndrome do túnel do tarso sugerem um exame atroscópico do seio do tarso e EMG dos músculos peroniais os quais mostram mudanças características. Borrelli e Arenson (1987) afirmaram que essa anormalidade ocorria em 75% dos ciclos de passos durante a caminhada. Bernstein, Bartolomei e McCarthy (1985) por outro lado, mostraram que um EMG anormal do músculo peronial desaparecia após uma anestesia local do seio do tarso e reaparecia após a metabolização do anestésico. Estes exames apenas usados para exame pré-operatório.
A injeção de anestésico local no seio társico é o diagnóstico mais comum na clínica. Se a dor e a sensação de instabilidade forem aliviadas após uma anestesia local é um sinal característico de síndrome do túnel do tarso. No entanto, radiografias do seio do tarso não mostram nenhuns sinais significativos de patologia. (Giorgini e Bernard, 1990)
Liboratore e Lemont (1987) sugeriram que a palpação direta não era correta porque o ligamento astragalo-peronial anterior seria comprimido simultaneamente devido à sua proximidade. Ainda foi sugerida a utilização da ponta não aguçada de um lápis para localização da dor, mas devido à sua característica de ser macio ao toque a palpação bilateral deveria ser utilizada para obter melhores resultados.
Na VCN se observa latência motora distal, latências terminais nos músculos adutores dos quinto dedo (nervo plantar lateral) maiores a 7ms são anormais, latência terminal do adutor do hálux (inervado pelo nervo plantar médio) maiores de 6,2ms se consideram anormais.
Eventualmente, a ressonância nuclear magnética seria usada para identificar gânglios ou massa extrínsecas e o sítio específico da compressão.
Em um estudo e viu que 32 pés submetidos à descompressão do túnel do tarso, só 2 teriam estudo do eletrodiagnóstico e 18 eram positivos para compressão no túnel do tarso. Portanto em 31 meses de seguimento, não se encontrou correlação entre a clínica e os resultados destes estudos. Isto sugere que é na clínica que deve predominar o momento de tomar a decisão terapêutica.
DIAGNÓSTICO DIFERENCIAL
- Causas de Tarsalgias
* Fascite plantar: sensibilidade aumentada na origem da fascia plantar (tubérculo medial do calcâneo);
* Apofisites do calcâneo;
* Síndrome de tarsalgia idiopática;
* Síndromes sistêmicas: metabólicas (Gota e Pseudogota), Diabetes Mellitus, Síndrome de Paget, Artrite inflamatória (Artrite Reumatóide, Síndrome de Reiter, Espondilite Anquilosante, Artrite Psoriásica, etc.);
* Neoplasias benignas e malignas;
* Traumáticas: em tecido adiposo plantar (os sintomas duram por 6 meses), fraturas por stress, fraturas agudas, contusões de tecidos moles, trauma repetitivo, feridas abertas;
* Pouca quantidade de tecido adiposo plantar: a disposição no talo tem uma anatomia especializada com pequenas camadas de tecido adiposo dividido por septos fibrosos;
* Compressão do nervo plantar lateral: os ramos motores inervam o músculo adutor do quinto dedo (e possivelmente o quadrado lombar plantar e flexor curto dos dedos) e os ramos sensitivos as regiões profundas. O nervo corre profundamente através da fascia profunda do adutor do hálux e dali vai lateral e transversalmente desde a superfície até o quadrado ( e profundamente com respectivo flexor curto dos dedos) em seu trajeto para inervar o adutor do quinto dedo. O nervo se comprimirá na borda superior da fascia do adutor do hálux e na borda mais medial da fascia plantar. As demais poderia comprimir a borda medial do quadrado. A compressão ocorre na direção vertical e horizontal aproximadamente na face medial plantar do talo. A tuberosidade do calcâneo fica justo na planta do nervo e poderia contribuir para sua compressão ou irritação. Pensa-se que os pacientes com pés planos possuem uma maior possibilidade de apresentar esta compressão;
* Compressão do ramo calcâneo: os ramos nervosos que inervam a porção medial do talo passam medialmente (superficial) com relação o músculo adutor do hálux e usualmente não estão envolvidos com a compressão do nervo plantar lateral. Alguns autores sugerem que o valgo do pé pré-dispõe os trotadores à compressão do ramo. Latências terminais do adutor do hálux (o crural é inervado pelo nervo plantar medial) maior 6,2ms é normal;
* Hérnia de disco;
* Neuropatia periférica: podem ser de agudas (Síndrome de Guillian Barre) à crônicas (Porfiria Aguda Intermitente, Charcot Marie Tooth), deficiência de vitaminas, carcinomas, enfermidades de células plasmáticas, entre outros.
COMPLICAÇÕES
Poderia produzir uma compressão iatrogênica ao realizar liberação do túnel do tarso com o pé plano concomitante, o que provocaria uma tensão do nervo tibial posterior, explicando assim o mau resultado cirúrgico. Se reportando para estes casos a realização de uma prótese no calcâneo que reduzirá a tensão do nervo. Outras complicações que não diferem de qualquer outra cirurgia, compreendem em infecções e retardo na cura das incisões operatórias.
TRATAMENTO
O tratamento pode ser feito de 4 formas:
1. Clínico: antiinflamatórios, corticóides na crise e infiltrações.
2. Ortopédico: suporte de tornozelo externo para manter o pé em uma posição correta. Usa-se para evitar que as forças continuem comprimindo o nervo.
3. Cirúrgico: a descompressão está indicada para aqueles casos confirmados com lesões que ocupam espaço.
4. Fisioterápico: o tratamento fisioterápico será utilizado para diminuir o edema ou não deixar que ele ocorra.
- Pré-cinético: TENS, Ultra-som, laser, criomassagem, ou seja, as modalidades analgésicas e anti-inflamatórias, exceto calor profundo;
- Cinético: A princípio, alongamento completo, mobilização acessória, exercícios passivos; Quando houver melhora da dor, deve-se continuar com o alongamento e com a mobilização, acrescentando exercícios ativos e propriocepção para fortalecimento dos músculos e estabilização da articulação. O tratamento deve ser feito tanto no pós-cirúrgico, quanto nos casos em que o paciente não faça a cirurgia.
CONCLUSÃO
Ao término do presente trabalho conclui-se que esta síndrome é a condição resultante da compressão do nervo tibial posterior pelo ligamento do tornozelo, sendo freqüente história de fratura ou luxação antiga do tornozelo, caracterizando-se por dor e formigamento nos dedos dos pés e na região plantar, principalmente à noite, sendo mais comum em mulheres entre 45 e 50 anos.Pode ser confirmada através de testes e exames complementares.Uma das complicações é o risco de infecções e seu tratamento é feito de uma forma multidisciplinar (clínico, ortopédico, cirúrgico e/ou fisioterápico) como vimos no desenvolvimento
Publicado em 29/06/09 e revisado em 25/02/19


.png)
.png)
.png)